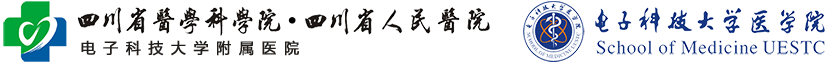NUSS手术
漏斗胸是一种先天性并常常是家族性的疾病。男性较女性多见,有报道男女之比为4∶1,属伴性显性遗传。有家族史者漏斗胸的发生率是2.5%,而无家族史者漏斗胸的发病率仅1.0%。漏斗胸属渐进式病变,在出生时可能就已存在,但往往在几个月甚至几年后才愈来愈明显而被家长发现。漏斗胸的外型特征为前胸凹陷,肩膀前伸,略带驼背以及上腹突出。
病因
有人认为漏斗胸是由于肋骨生长不协调,下部较上部小,挤压胸骨向后而成。也有人认为是因膈肌纤维前面附着于胸骨体下端和剑突,在膈中心腱过短时将胸骨和剑突向后牵拉所致。
临床表现
婴儿期压迫症状较轻者常未被注意。有些伴有吸气性喘鸣和胸骨吸入性凹陷,但常不易引起重视。患儿多体形瘦弱,不好动,易得上呼吸道感染,活动能力受到限制,活动时出现心慌、气短和呼吸困难。
胸骨及其相应的两侧第3~6肋软骨向内即陷,致使前胸壁状似漏斗,心脏受压移位,肺也因胸廓畸形而运动受限,影响患儿的心肺功能。患儿活动后心悸气促,常发上呼吸道和肺部感染,甚至发生心力衰竭。症状在3岁以后逐趋明显,凹胸,凸肚,消瘦,发育差。绝大多数漏斗胸的胸骨从第二或第三肋软骨水平开始向后,到剑突稍上一点处为最低点,再返向前形成一船样畸形。两侧或外侧,向内凹陷变形,形成漏斗胸的两侧壁。漏斗胸的肋骨走行斜度较正常人大,肋骨由后上方急骤向前下方凹陷,使前后变近,严重时胸骨最深凹陷处可以抵达脊柱。
年龄小的漏斗胸患者畸形往往是对称性的,随着年龄的增长,漏斗胸畸形逐渐变得不对称,胸骨往往向右侧旋转,右侧肋软骨的凹陷往往较左侧深,右侧乳腺发育较左侧差。后胸部多为平背或圆背,脊柱侧弯随年龄逐渐加重,年龄小时不易出现脊柱侧弯,青春期以后患者的脊柱侧弯较明显。
漏斗胸畸形压迫心肺,心脏多数向左侧胸腔移位。儿童往往表现为一种独特的虚弱姿势:颈向前伸,圆形削肩,罐状腹。胸骨体剑突交界处凹陷最深。有家族倾向或伴有先天性心脏病。
检查
1.胸部X线检查:可以见到肋骨的后部平直,前部向前下方急倾斜下降,心影多向左侧胸腔移位。
2.胸部CT检查:更能清楚地显示胸廓畸形的严重程度及心脏受压移位程度。
3.心电图:可以表现为V1的P波倒置或双向,也可以有右束支传导阻滞。
4.心脏超声:可以排除是否合并心血管系统畸形。
诊断
漏斗胸的诊断包括4个方面的内容,即确诊、明确程度和判断有无胸腔脏器压迫及合并畸形。漏斗胸根据胸廓的视诊可立即诊断,多自第3肋骨至第7肋骨向内凹陷变形,在胸骨剑突上方凹陷最深,剑突的前端向前方翘起。肋骨的前部由后上方急骤向下方斜走,胸廓上下变长,前后径距离缩短,严重者胸骨下段最深凹陷处可与脊柱相接触,甚至抵达脊柱的一侧,产生心肺压迫症状。
根据漏斗胸胸骨凹陷的位置,可分为左右对称凹陷和不对称凹陷两种类型。不对称凹陷以右侧凹陷较深多见,胸骨体腹面转向右侧、严重时可旋转90°。
并发症
漏斗胸引起的胸廓畸形较严重,胸腔内的脏器心、肺受到不同程度的压迫,甚至引起心脏移位,肺通气功能也受到影响。如进一步发展,还容易发生呼吸道感染等严重病症。有时会合并肺发育不全、马方综合征、哮喘等疾病。
治疗
1.手术指征
(1)CT检查Haller指数大于3.25。
(2)肺功能提示限制性或阻塞性气道病变。
(3)心电图、超声心动检查发现不完全右束支传导阻滞、二尖瓣脱垂等异常。
(4)畸形进展且合并明显症状。
(5)外观的畸形使病儿不能忍受。
2.传统手术(手术创伤大、术后并发症多等缺点,现已基本淘汰)
减少切除的肋软骨数目,称为改良Ravitch手术。
3.微创手术(手术创伤小、术后恢复快、术后并发症低、手术效果确切)
手术植入量身塑造的金属板,将胸骨凹陷往外顶出来,做矫正手术。所有向内凹陷变形的肋软骨也用金属板向外推出,但是没有任何肋骨被切除,也没有胸大肌切开。最近几年开展的微创手术为Nuss方法。该手术创伤轻,术后恢复快,术后下床活动早,手术后并发症少,畸形矫正效果满意率高,复发率低,对成年人也获得了良好的效果。漏斗胸术后的康复是值得关注的问题,患者应积极坚持术后的康复训练,尤其是成年人这点十分重要。
手术年龄的选择:文献报道,行NUSS手术的最小年龄为1岁,最大年龄超过40岁 。有专家提出手术年龄应在2 ~5岁,也有专家认为最佳年龄为6 ~12 岁。我们认为,对于年龄过小的患儿术后不好管理,危险因素较多,除非影响心肺功能和患儿生长发育,最好推迟到学龄前手术。
扫一扫 手机端浏览